Accidentele vasculare cerebrale sunt una dintre cele mai importante problemele contemporane medicament. Accidentul vascular cerebral este principala cauză a dizabilității pe termen lung. Potrivit statisticilor, 85% dintre persoanele care au suferit un accident vascular cerebral au nevoie de un curs intensiv de restaurare a modificărilor funcționale. Mai simplu spus, o treime dintre pacienții care nu primesc îngrijiri medicale adecvate după un accident vascular cerebral devin invalide. Pentru a evita acest lucru, trebuie să solicitați imediat ajutor medical și să urmați un curs de tratament și reabilitare.
În primele trei luni de la debutul unui accident vascular cerebral, tonusul muscular crește la nivelul membrelor paretice (paralizate) și apare o ușoară spasticitate musculară.
În acest stadiu, nu este o patologie. Cu toate acestea, ascensiunea tonusului muscular duce la atacuri pronunțate de spasme la nivelul mușchilor și la dezvoltarea contracturilor acestora. Pentru recuperarea completă a pacientului, este necesar să se îndepărteze spasticitatea mușchilor, altfel el nu numai că își va pierde capacitatea de a lucra, dar nu va putea să se servească în mod independent în viața de zi cu zi.
Tratamentul spasticității după un accident vascular cerebral
Recuperarea după un accident vascular cerebral este imposibilă fără încetarea spasticității musculare. În prima etapă a reabilitării, se utilizează o serie de exerciții pentru a o reduce: pacientul este plasat în diferite poziții, datorită cărora spasmele dispar. Aceste exerciții pot fi efectuate numai de personal medical calificat și împreună cu kinetoterapie, care include tratament termic cu parafină, aplicarea de aplicații și manipulări similare. De mare importanță în munca de reducere a spasticității musculare sunt terapia manuală, gimnastica și masajul medical.
În unele cazuri, este prescris tratamentul chirurgical al spasticității musculare; în reabilitarea după un accident vascular cerebral, această metodă de tratament nu este practic utilizată.
La trei luni după accident vascular cerebral, spasticitatea musculară este inacceptabilă. În acest moment relaxantele musculare capătă cel mai important rol în restabilirea funcționării normale a membrelor. Cu ajutorul lor, poți reduce tonusul mușchilor striați, reducând activitatea motrică a mușchilor, până la nivelarea completă a contracțiilor acestora. Relaxantele musculare sunt injectate în zona membrelor cu probleme. Necesitatea tratamentului cu medicamente este determinată numai de neuropatologul observator și numai după ce au trecut trei luni de la debutul accidentului vascular cerebral.
Tratament cu Dysport
Unul dintre relaxantele musculare eficiente folosite la noi este Dysport. Dysport este o toxina botulinica de tip A folosita pentru ameliorarea spasticitatii musculare la pacientii care sufera de tonus muscular crescut fara contractura dupa un accident vascular cerebral. La astfel de pacienți, de regulă, se observă spasme musculare, însoțite de durere, precum și o încălcare a funcției motorii a membrelor.
Dysport se administrează intramuscular în mai multe injecții.

Efectul clinic apare numai după un timp: de la câteva zile la 2 săptămâni. Îmbunătățirea durează până la șase luni. În acest caz, timpul de injectare este de mare importanță. Tratamentul cu dysport la un an după un accident vascular cerebral nu va duce la același efect ca tratamentul precoce. În acest caz, pareza ușoară poate persista. Cercetare practică dysport s-a dovedit a fi foarte eficient în tratamentul spasticității mușchilor mâinii după un accident vascular cerebral.
Componentele Dysport pot provoca alergii. Efectele secundare includ durere la locul injectării și erupții cutanate minore. Odată cu introducerea Dysport pentru prima dată, poate fi observată slăbiciune generală, cu un al doilea curs de tratament, de regulă, aceste efecte nu sunt observate.
Injecții Dysport la Centrul Three Sisters
Doar medicii calificați cu experiență în diagnosticarea și tratarea medicamentului, precum și cei care au urmat o pregătire adecvată, pot prescrie și efectua tratamentul cu Dysport. În niciun caz, injecțiile nu trebuie făcute de un medic fără experiență și fără o examinare preliminară. Este important să știi asta efecte secundare poate fi evitat cu introducerea dozei minime eficiente de medicament.
În centrul de reabilitare „Trei surori”, Dysport este utilizat în tratamentul pacienților care suferă un curs de recuperare după un accident vascular cerebral. Înainte de numirea lui Dysport, pacienții centrului de reabilitare „Trei surori” sunt supuși unei examinări complete folosind echipamente de ultimă generație. Specialistii centrului au experiență grozavă tratament cu acest medicament, participați în mod regulat la cursuri de formare specializate în Rusia și în străinătate și cunoașteți toate nuanțele utilizării acestuia.
Cum să vă înscrieți pentru tratament
(8 800) 555 29 82 Apel gratuit în Rusia
(+7 499) 755 77 75 Hotline
Anterior, acest cuvânt îmi era necunoscut. Spasticitatea seamănă cu rigiditatea în mâinile foarte, foarte reci, când există dorința de a vă mișca degetele, dar nu funcționează. În plus, le reduce și le distorsionează.
Când a început recuperarea mea după un accident vascular cerebral, această afecțiune era de fapt în tot corpul. Mai ales puternic pe partea stângă. Eram aproape complet paralizat, dar tot am reusit sa fac mici miscari. Au ieșit ca în laptele condensat. Strâns, stângaci și foarte lent. În mâini, degete, tensiunea era prezentă în mod constant. Nu a trecut nici măcar un minut, chiar și într-o stare calmă și nu a permis să se facă mișcări normale. Mâinile au preluat involuntar o poziție nefirească. Cel din stânga a fost retras de corp. Cel drept era îndoit la cot și tras până la piept. Eram foarte obosită fizic și psihic de faptul că nu mă puteam relaxa. Numai în poziția culcat a fost mai ușor. Dar de îndată ce s-a așezat, mușchii corpului și membrelor s-au încordat imediat, parcă anormal. Am obosit din nou repede de stresul excesiv. S-a dovedit că a stat unul sau două minute și forțele s-au terminat.
Spasticitatea a făcut imposibilă efectuarea de mișcări subtile și precise. De exemplu, dacă mi se dădea o cană cu apă, nu puteam să o iau. Nu l-am „lovit”, am ratat-o. Când mi-au pus cana în mână, nu am putut să o țin și să o strâng cu degetele. Nu s-au micșorat. În același timp, tensiunea din mână era ireală. Toată această îndoială era extrem de obositoare. Îndepărtarea spasticității la toate membrele simultan nu este o sarcină realistă. Este dureros de mare. Și noi, ca întotdeauna, am împărțit o sarcină dificilă în fragmente simple care au devenit realizabile. Am decis să împărțim tratamentul spasticității în bucăți:
MÂINI SPASTICE.
SPASTICAREA PICIOARELOR.
A devenit mai ușor. În procesul de antrenament, am observat că scăderea spasticității la mâna stângă a fost însoțită de o ușoară ușurare în dreapta și în picioare. Legătura nu este semnificativă, dar vizibilă. Am făcut exerciții și masaje uniform atât pentru membrele stângi, cât și pentru cele drepte. Deși spasticitatea a fost mult mai puternică în partea stângă a corpului. Cu timpul, totul s-a uniformizat. Această abordare s-a dovedit a fi corectă.
Pentru a elimina spasticitatea sa dovedit a fi un complex de gimnastică și masaje.
FOARTE IMPORTANT!
Începeți cu mișcări minime.
Nu dați sarcini grele în timpul exercițiilor fizice.
Faceți numărul minim de repetări.
Nu faceți masaj activ și puternic. Doar atingeri ușoare.
Nu adăugați sau creșteți tonusul muscular.
Învață să-ți relaxezi mușchii și să eliberezi tensiunea din ei.
Nu faceți gimnastică pentru a ameliora spasticitatea când sunteți obosit.
Practicați doar dimineața.
În timp ce mă recuperam după un accident vascular cerebral, m-am obișnuit cu faptul că nu există sarcini simple. Dar eliminarea spasticității s-a dovedit a fi o muncă extrem de dificilă. Ideea este contradicția sarcinilor îndeplinite. După un accident vascular cerebral, trebuia să refac puterea mușchilor întregului corp. Este multă și muncă grea. Dar, în același timp, este necesar să se trateze spasticitatea. Și pentru acest antrenament de încărcare și rezistență, o piedică. Se pare că primul îl exclude pe al doilea. Am rezolvat acest puzzle prin alternarea claselor. O zi: masaj + gimnastica pentru ameliorarea spasticitatii + exercitii pentru a restabili echilibrul si coordonarea. Acest lucru nu necesită multă forță, sarcina nu este mare. A doua zi: exerciții de forță + rezistență. Și așa mai departe, pe rând.
ÎN acest moment atela a fost îndepărtată. Sunt resturi, dar nu interferează. Libertatea și ușurința au revenit la mișcare. Tensiunea a dispărut. Durerea musculară și oboseala au dispărut. Am început să cheltuiesc mai puțină energie pentru mișcare. Acest lucru a făcut posibilă creșterea fără probleme a sarcinii exercițiilor de dimineață.
Pentru ca recuperarea după un accident vascular cerebral să dea rezultate bune, trebuie să urmați acest regim. Treptat iau putere si cresc rezistenta. Acum pot face cursuri într-o singură zi. Dimineata fac exercitii cu exerciții de forță. Dupa-amiaza, gimnastica si masaje pentru ameliorarea spasticitatii + exercitii pentru echilibru si coordonare. O jumătate de zi, între ore, este suficientă pentru relaxare.
Exerciții pentru ameliorarea spasticității în:
MÂINI SPASTICE.
Pentru citare: Shirokov E.A. Accident vascular cerebral și hipertonicitate musculară // BC. 2011. Nr. 15. S. 963
Accidentul cerebrovascular acut (ACV) este una dintre cele mai stringente probleme ale medicinei moderne. Numărul pacienților cu AVC în Federația Rusă este în creștere și în prezent depășește 1 milion de persoane. Cele mai semnificative consecințe ale accidentelor vasculare cerebrale sunt asociate cu tulburările de mișcare. Pareza și paralizia, coordonarea afectată a mișcărilor necesită măsuri complexe de reabilitare care vizează restabilirea abilităților de autoservire și adaptarea socială. Restabilirea funcțiilor motorii pierdute este destul de activă în primele luni după un accident vascular cerebral, iar apoi rata de recuperare scade. De regulă, deja primele săptămâni ale perioadei de recuperare sunt caracterizate printr-o scădere vizibilă a gradului de pareză, o creștere a forței și a amplitudinii de mișcare. Cu toate acestea, în această perioadă, mulți pacienți au o altă problemă - tonusul muscular afectat. Crește spasticitatea (C), ceea ce limitează semnificativ rezultatele reabilitării și devine adesea un obstacol în calea restabilirii activității motorii. Tonul se ridică mușchi diferițiîn diferite grade. Aceasta duce la faptul că mâna capătă o poziție stabilă cu flexie în articulația cotului și a încheieturii mâinii. Piciorul cu paralizie centrală, o caracteristică importantă a căruia este hipertonicitatea, dimpotrivă, se dovedește cel mai adesea a fi neîndoit. Spasticitatea duce nu numai la formarea unor posturi patologice stabile, dar contribuie și la modificări patologice ale articulațiilor. De regulă, pacienții suferă de artroză și anchiloză, durerea articulațiilor nu este mai mică decât din pareză.
Dezvoltarea C în caz de deteriorare a structurilor centralei sistem nervos asociat cu o scădere a efectelor inhibitoare asupra neuronilor motori spinali. O scădere a efectelor inhibitoare asupra structurilor coloanei vertebrale se explică printr-o leziune combinată a tractului piramidal și extrapiramidal ale creierului, în timp ce un rol important în dezvoltarea spasticității este atribuit leziunilor tractului cortico-reticulo-spinal. În condiții de slăbire a stimulilor corticospinali, de regulă, se poate observa și disfuncția sistemului extrapiramidal. Unul dintre mecanismele principale de formare a C ar trebui considerat dezinhibarea reflexului tonic de întindere. Modificările secundare ale mușchilor, tendoanelor și articulațiilor care apar în timpul hipertensiunii musculare cresc tulburările de mișcare; prin urmare, rezistența la mișcarea pasivă depinde nu numai de tulburările de tonus muscular, ci și de modificările musculare, în care se pot găsi adesea semne de atrofie. O leziune izolată a tractului piramidal, de regulă, nu provoacă hipertonicitate, ci doar duce la pareză. Cu toate acestea, accidentul vascular cerebral provoacă de obicei leziuni nu numai tractului piramidal, ci și altor structuri, cum ar fi tractul cortico-reticulo-spinal, ceea ce duce la încălcări inevitabile ale tonusului muscular. Dacă pareza post-accident vascular cerebral persistă o perioadă lungă de timp (câteva luni sau mai mult), atunci pot apărea modificări structurale în aparatul segmentar. măduva spinării(scurtarea dendritelor motoneuronilor și încolțirea colaterală a fibrelor aferente care alcătuiesc rădăcinile posterioare), care contribuie la o restructurare stabilă a stereotipului motor. Acest lucru este facilitat de modificări secundare ale mușchilor, tendoanelor și articulațiilor, care cresc rezistența care apare în mușchi atunci când este întins. Cunoașterea patogenezei tulburărilor tonice asociate cu accidentul vascular cerebral este necesară pentru a înțelege mecanismele de acțiune ale medicamentelor, dintre care majoritatea au un așa-numit mecanism central de acțiune.
Este posibil să se detecteze primele semne ale tulburărilor muscular-tonice în creștere deja în primele ore după un accident vascular cerebral. Adesea se caracterizează printr-o scădere a tonusului muscular. Cu toate acestea, după câteva zile, spasticitatea devine vizibilă și crește odată cu restabilirea mișcării. Starea funcțională a mușchilor, tonusul muscular sunt evaluate în timpul unui examen neurologic standard al pacientului, în procesul de observare a mișcărilor active, cu modificări pasive ale poziției părților corpului în spațiu. Spasticitatea se caracterizează printr-o creștere a tonusului muscular, care împiedică extinderea intervalului de mișcare. De fiecare dată când efectuează cele mai simple mișcări, pacientul trebuie să depășească rezistența mușchilor încordați, ceea ce agravează tabloul de pareză sau paralizie. Un semn clinic caracteristic al lui C este schimbarea acestuia în timpul studiului - tonusul crește odată cu întinderea pasivă a mușchiului, iar creșterea rezistenței musculare depinde direct de viteza de mișcare pasivă. Un semn frecvent care dezvăluie distonia este tonusul muscular neuniform în timpul flexiei și extinderii membrului - fenomenul „jackknife”. Gradul de tulburări de tonus muscular se poate modifica semnificativ în timpul zilei, sub influența factorilor externi și interni (vreme, starea emoțională a pacientului, temperatura ambiantă). Pacienții care au suferit un AVC se caracterizează printr-o modificare a tonusului în funcție de poziția membrului, activitatea fizică, natura și intensitatea acestuia. Hipertonicitatea poate întârzia recuperarea după un accident vascular cerebral, deoarece în cazul distoniei musculare severe, activitatea zilnică a pacientului este limitată la pat: cu orice încercare de a merge la pozitie verticala- tensiunea musculară persistentă împiedică mișcarea și obligă pacientul să revină din nou în poziție orizontală. Există și alte complicații ale perioadei post-accident vascular cerebral - mobilitate limitată la nivelul articulațiilor, artroză-artrita și sindroame dureroase asociate. Distonia musculară are un impact semnificativ asupra staticii coloanei vertebrale, care în unele cazuri devine o problemă independentă (lombalgie, toracalgie, radiculopatie vertebrogenă). Una dintre cele mai importante întrebări care trebuie abordate în managementul unui pacient cu spasticitate post-AVC este următoarea: tonusul muscular ridicat afectează sau nu capacitățile funcționale ale pacientului? În general, funcționalitatea membrului la pacienții cu pareză post-AVC a membrului este mai proastă în prezența spasticității severe decât în gradul său ușor. În același timp, la unii pacienți cu un grad pronunțat de pareză, spasticitatea mușchilor picioarelor poate facilita statul în picioare și mersul, iar scăderea acesteia poate duce la o deteriorare a funcției motorii și chiar la căderi. Înainte de a începe corectarea hipertonicității, este necesar să se determine posibilitățile de tratament în acest caz particular (îmbunătățirea funcțiilor motorii, reducerea spasmelor dureroase, facilitarea îngrijirii pacientului etc.) și să se discute cu pacientul și (sau) cu acesta. rude. Posibilitățile de tratament sunt determinate în mare măsură de timpul de la debutul bolii și de gradul de pareză, de prezența tulburărilor cognitive. Cu cât timpul de la accidentul vascular cerebral care a provocat pareza spastică este mai scurt, cu atât este mai probabilă îmbunătățirea. Cu o durată lungă a bolii, o îmbunătățire semnificativă a funcțiilor motorii este mai puțin probabilă, dar îngrijirea pacientului și disconfortul cauzat de C pot fi mult facilitate. Cu cât gradul de pareză la nivelul membrului este mai scăzut, cu atât este mai probabil acel tratament. va îmbunătăți funcțiile motorii. Pentru evaluarea clinică a tonusului muscular și controlul eficacității tratamentului în scopuri practice, se utilizează o scală Ashworth modificată (Tabelul 1).
Principiile de corectare a spasticității în perioada post-accident vascular cerebral se bazează pe următoarele prevederi:
- tonusul muscular crescut patologic trebuie redus în toate cazurile pentru a preveni modificările ireversibile ale mușchilor și articulațiilor și pentru a accelera procesul de reabilitare;
- tratamentul trebuie început cât mai devreme, când apar primele semne de C;
- durata tratamentului este determinata de restabilirea activitatii motorii a pacientului.
Terapia medicamentoasă a distoniei musculare la pacienții cu AVC se bazează pe utilizarea relaxantelor musculare. Înainte de numirea relaxantelor musculare, este necesar să se stabilească cât de mult o creștere a tonusului muscular face dificilă mișcarea. În unele cazuri (mai ales în perioada de recuperare timpurie), hipertonicitatea ajută pacientul să mențină sprijinul pe membrul paretic - atunci numirea relaxantelor musculare poate fi amânată. Cu toate acestea, această caracteristică, de regulă, necesită atenție pentru o perioadă scurtă de timp - în timpul primelor încercări ale pacientului de a restabili abilitățile de mers pe jos. În viitor, o scădere a tonusului muscular joacă un rol mai important în programele complexe de reabilitare, deoarece vă permite să extindeți gama de mișcare.
Cel mai adesea, tolperisonul este utilizat pentru a trata sindroamele spastice. În structura sa chimică, medicamentul este aproape de lidocaină. Acțiunea medicamentului se bazează pe blocarea reflexelor spinale polisinaptice. În plus, medicamentul are un efect anticolinergic central, are activitate antispastică și moderată vasodilatatoare. Tolperisonul reduce tonusul muscular crescut și rigiditatea musculară în parezele spastice, îmbunătățește mișcările active voluntare, normalizează circulația periferică, are un efect de stabilizare a membranei, anestezic local. Utilizarea lui în doze adecvate duce la creșterea circulației sanguine locale. Principala contraindicație la utilizare este miastenia gravis și intoleranța la lidocaină. De obicei, începutul tratamentului cade în a 2-a-3-a săptămână a unui accident vascular cerebral - perioada de activare a pacientului. Când apar primele semne de spasticitate, se prescriu 50-100 mg de medicament pe zi, ceea ce în cele mai multe cazuri facilitează mișcarea. În perioadele ulterioare ale bolii, cu formarea de pareze spastice persistente, sunt necesare și doze mai mari de relaxante musculare. ÎN cazuri severe creșterea spasticității este utilizată injectarea intramusculară a medicamentului 100 mg de 2 ori pe zi. Tabletele de 50 și 150 mg vă permit să acționați într-o gamă largă de doze terapeutice pentru a obține efectul dorit. Efectul vasodilatator al tolperizonei poate fi util în modificările aterosclerotice severe la nivelul vaselor extremităților inferioare. Medicamentul este bine combinat cu medicamente antiinflamatoare nesteroidiene. Este important de reținut că medicamentul nu provoacă generală slabiciune musculara. Tolperisonul nu are efect sedativ.
Pentru a corecta spasticitatea de diverse origini se mai folosesc si alti agenti: tizanidina, baclofen, dantrolen si benzodiazepine. Baza pentru utilizarea acestor medicamente antispastice (sau relaxante musculare) sunt rezultatele studiilor dublu-orb, controlate cu placebo, randomizate, care au demonstrat siguranța și eficacitatea acestor medicamente. O analiză a studiilor care compară utilizarea diverșilor agenți antispastici într-o varietate de boli neurologice însoțite de spasticitate a arătat că tizanidina, baclofenul și diazepamul sunt aproximativ la fel de capabile să reducă spasticitatea.
La pacientii cu AVC cu spasticitate locala in muschii paretici se poate folosi toxina botulinica de tip A sau toxina botulinica. Acțiunea toxinei botulinice atunci când este administrată intramuscular este cauzată de blocarea transmiterii neuromusculare. Efectul clinic după injectarea toxinei botulinice se observă după câteva zile și persistă 2-6 luni, după care poate fi necesară o a doua injecție. Cele mai bune rezultate sunt observate atunci când se utilizează toxina botulină în întâlniri timpurii(până la un an) din momentul îmbolnăvirii și cu un grad ușor de pareză a membrelor. Utilizarea toxinei botulinice poate fi deosebit de eficientă în cazurile în care există o deformare a piciorului cauzată de spasticitatea mușchilor posteriori ai gambei sau ton înalt mușchii flexori ai încheieturii mâinii și degetelor, afectând funcția motrică a mâinii paretice. Injecțiile repetate cu toxină botulină la unii pacienți dau un efect mai puțin semnificativ, care este asociat cu formarea de anticorpi la toxina botulină și blocarea acțiunii acesteia. Limitarea utilizării pe scară largă a toxinei botulinice în practica clinică se datorează în mare măsură costului ridicat al medicamentului.
Tratamentul cu relaxante musculare începe cu o doză minimă, apoi se mărește încet pentru a obține efectul. Agenții antispastici nu sunt de obicei combinați.
Sunt posibile și beneficii chirurgicale pentru spasticitatea post-accident vascular cerebral. Intervenția chirurgicală pentru reducerea spasticității este posibilă la patru niveluri - pe creier, măduva spinării, nervii periferici și mușchii. Chirurgia pe creier include electrocoagularea globului pallidus, nucleul ventrolateral al talamusului sau cerebelului și implantarea unui stimulator pe suprafața cerebelului. O incizie longitudinală a conului (mielotomie longitudinală) poate fi efectuată pe măduva spinării pentru a rupe arcul reflex dintre coarnele anterioare și posterioare ale măduvei spinării. Operația este utilizată pentru spasticitatea extremităților inferioare, este complexă din punct de vedere tehnic, asociată cu un risc ridicat de complicații și, prin urmare, este rar utilizată. O parte semnificativă a operațiilor chirurgicale la pacienții cu spasticitate de diferite origini se efectuează pe mușchii sau tendoanele acestora. Odată cu dezvoltarea contracturii, intervenția chirurgicală asupra mușchilor sau tendoanelor acestora este adesea singura metodă de tratament pentru spasticitate.
Deci, corectarea medicamentoasă a distoniei musculare se efectuează în principal cu relaxante musculare, dar în cazurile necesare, pentru a reduce tonusul muscular, este posibil să se utilizeze reprezentanți ai altor grupuri de medicamente care acționează asupra diferite niveluri proces patologic. În fiecare caz, regimul de tratament și dozele de medicamente sunt determinate individual.
De remarcat faptul că corectarea tulburărilor musculo-tonice se realizează printr-un tratament complex, care include kinetoterapie organizată și sistematic corespunzător, masaj, reflexoterapie. Mai multe tipuri de exerciții sunt de obicei recomandate pacienților cu AVC. Așa-numitul tonic general și exerciții de respirație(ajutând la îmbunătățirea starea generala body), exerciții de îmbunătățire a coordonării și echilibrului, pentru restabilirea forței mușchilor paralizați, precum și tehnici de reducere a tonusului muscular. Precum și exerciții terapeutice se mai folosește așezarea sau tratamentul cu o poziție, în care pacientul este așezat în pat într-un mod special, astfel încât să se creeze cele mai bune conditii pentru a-i restabili funcția brațului și piciorului.
Literatură
1. Gusev EI. Problema accidentului vascular cerebral în Rusia. Jurnal de Neurologie și Psihiatrie. S.S. Korsakova (supliment STROKE al revistei) 2003; 9:3-7.
2. Parfenov V.A. Spasticitatea în carte: Utilizarea Botoxului (toxina botulină de tip A) în practica clinică: un ghid pentru medici. Ed. SAU. Orlova, N.N. Iahno. - M.: Catalog, 2001 - p. 108-123.
3. Formisano R., Pantano P., Buzzi M.G. et al. Recuperarea motorie tardivă este influențată de modificările tonusului muscular după accident vascular cerebral // Arch Phys Med Rehabil. - 2005; 86:308-11.
4. Shirokov E.A. Sirdalud în terapia complexă a sindroamelor dureroase cronice//BC, 2006; 4:240-242.
5. Lașul D.M. Tizanidină: neurofarmacologie și mecanism de acțiune. //Neurologie. 1994;11(9): S6-S11.
6. Hutchinson D.R. Tizadinine cu eliberare modificată (recenzie).//RMJ, 2007;12: 1-4.
7. Kadykov A.S. Reabilitare după un accident vascular cerebral. M.: Editura Miklosh. - 176 p.
8. Gelber D. A., Good D. C., Dromerick A. et al. Studiu deschis privind siguranța și eficacitatea titrarii dozei de clorhidrat de tizanidină în tratamentul spasticității asociate cu accidentul vascular cerebral cronic // Accidentul vascular cerebral. 2001; 32:2127-31.
9. Kamchatnov P.R. Spasticitatea - abordări moderne ale terapiei. http://www.medlinks.ru/article.php?sid=20428
10. Bakheit A.M., Thilmann A.F., Ward A.B. et al. Un studiu randomizat, dublu-orb, controlat cu placebo, cu diferențe de doze pentru a compara eficacitatea și siguranța a trei doze de toxină botulină de tip A (Dysport) cu placebo în spasticitatea membrelor superioare după accident vascular cerebral // Accident vascular cerebral. 2000; 31:2402-06.
11. Francisco G.F., Boake C. Îmbunătățirea vitezei de mers în hemiplegia spastică poststroke după terapia cu baclofen intratecal: un studiu preliminar // Arch Phys Med Rehabil. 2003; 84:1194-9.
12. Secția A.B. Un rezumat al managementului spasticității - un algoritm de tratament // Eur. J. Neurol. 2002; 9(1): 48-52.
24.06.2016
Spasticitatea este un sindrom care se dezvoltă ca urmare a diferitelor boli. Această condiție se datorează faptului că anumite grupe musculare la oameni sunt într-o stare de tensiune constantă. Tonul crește atunci când încerci să încordezi mușchii și te împiedică să faci o mișcare pasivă.
Spasticitatea extremităților apare ca urmare a deteriorării neuronilor motori superiori, în urma căreia reflexele tonice sunt amplificate, inclusiv în regiunea tendonului, iar conducerea fibrelor nervoase este perturbată. Această boală nu este un sindrom independent, ci apare ca urmare a altor boli.
Ce patologii provoacă spasticitate? Cauza creșterii tonusului poate fi:
- accidente vasculare cerebrale;
- leziuni cerebrale traumatice și leziuni ale coloanei vertebrale;
- hipoxia celulelor creierului din cauza diferitelor boli;
- fenilcetonurie;
- meningită sau encefalită a creierului;
- adesea un astfel de sindrom apare cu paralizie cerebrală sau scleroză multiplă.
Simptome
Spasticitatea musculară poate fi însoțită de contracții involuntare ale membrelor, contracții ascuțite. Simptomele comune includ durere tranzitorie care precede apariția spasmului, o senzație de pierdere a dexterității, oboseală cronică și stare de rău. O persoană simte slăbiciune în brațe și picioare, sau invers, rigiditate musculară crescută, care împiedică efectuarea unei anumite mișcări.
Dacă spasmele, smuciturile ascuțite pot fi îndepărtate cu ajutorul medicamentelor, atunci slăbiciunea este un simptom persistent.
Spasticitatea extremităților inferioare într-o formă ușoară se caracterizează prin „înfundarea” mușchilor, oboseala cronica. Dacă sindromul progresează, atunci devine dificil pentru o persoană să se dezlege și să-și îndoaie degetele de la picioare, să-și tragă picioarele spre el, îndoindu-le la genunchi.
Spasticitatea extremităților superioare este inerentă în faptul că pacientului îi este dificil să îndoaie și să îndrepte degetele, devine dificil să îndrepte brațele. Într-o formă mai severă a mâinii, mâinile sunt în mod constant adunate într-un pumn, articulațiile cotului și umărului sunt tot timpul într-o poziție îndoită. În formele mai severe ale bolii, articulațiile sunt fixate într-o poziție nefiziologică pentru ele.
Tratament
Pentru tratamentul spasticității, medicii recomandă combinarea metodelor medicamentoase și non-medicamentale. Terapeutul sau neurologul începe tratamentul cu doza minimă de medicament, crescând-o treptat până la obținerea efectului dorit.
Un drog baclofen, este un relaxant muscular cu acțiune centrală, relaxează eficient mușchii, acționând timp de 4-6 ore. Deși gabapentina este și este un medicament antiepileptic, elimină și sindromul convulsiv, ducând la scăderea tensiunii în fibrele musculare.
diazepam, clonazepam prescris și pentru pacienții care suferă de spasticitate. Pe lângă efectul relaxant muscular, au și efecte anti-anxietate și sedative, reduc excitabilitatea nervoasă.
Metode de fizioterapie
Gimnastica, masaj medical, reflexoterapie sunt deasemenea mijloace eficiente tratamentul acestei boli. Exercițiile speciale efectuate cu participarea ambelor membre afectate într-un ritm lent și mediu promovează relaxarea și ajută la restabilirea activității motorii pierdute.
![]() Dar dacă exercițiu fizic nu duc la rezultatul dorit, ci doar cresc spasticitatea, apoi clasele fizioterapie ar trebui oprit. Dispozitive ortopedice, bandajarea membrelor, expunerea la zonele afectate ale corpului cu electricitate de joasă frecvență actual- toate aceste metode pot ameliora starea pacientului.
Dar dacă exercițiu fizic nu duc la rezultatul dorit, ci doar cresc spasticitatea, apoi clasele fizioterapie ar trebui oprit. Dispozitive ortopedice, bandajarea membrelor, expunerea la zonele afectate ale corpului cu electricitate de joasă frecvență actual- toate aceste metode pot ameliora starea pacientului.
Pentru hipertonicitatea musculară severă se recomandă atele, bandajarea mâinilor și picioarelor. Faptul este că o ședere lungă într-o poziție întinsă ajută la reducerea tonusului acestora. Membrul afectat este imobilizat și fixat într-o poziție extinsă pentru o perioadă de timp de la 1 la 3 ore pe zi.
Proceduri masaj terapeutic ajută la întărirea corpului, relaxarea mușchilor spasmodici, îmbunătățirea stării pacientului. Injecțiile cu botox, împreună cu exercițiile de kinetoterapie, pot normaliza tonusul muscular pentru o lungă perioadă de timp sau pot reduce manifestările de spasticitate.
Toxina botulinica tip A se administreaza intramuscular, unde blocheaza transmiterea neuromusculara, relaxand temporar zonele tensionate. Rezultatele de durată sunt obținute la aproximativ 3 săptămâni după injecții și durează până la 3 luni.
- Persoanele care suferă de membre spastice ar trebui să-și amintească că îmbrăcămintea strânsă, pantofii strâmți, inflamația pielii, hipotermia, consumul de cafea sau alcool pot crește activitatea musculară.
- O persoană ar trebui să viziteze în mod regulat un medic, astfel încât specialistul să facă ajustări în timp util ale tratamentului, în funcție de starea pacientului.
- Dacă practicați exerciții terapeutice în paralel cu administrarea de medicamente care reduc hipertensiunea arterială, atunci ar trebui să începeți exercițiile nu mai devreme de o oră după administrarea medicamentelor corespunzătoare.
- Spasticitatea este o afecțiune care necesită un tratament competent. O abordare integrată a tratamentului acestei boli contribuie la slăbire simptome neplăcuteîmbunătățește calitatea vieții, crește activitatea fizică.
Spasticitatea musculară și tratamentul acesteia actualizat: 24 iunie 2016 de: autor

Calculator de probabilitate de accident vascular cerebral
Există risc de accident vascular cerebral?
Prevenirea
Vârstă
1. Creșterea tensiunii arteriale (mai mult de 140):
3. Fumatul și alcoolul:
4. Boli de inima:
5. Trecerea examenului medical și RMN diagnostic:
Total: 0%
Accidentul vascular cerebral este o boală destul de periculoasă, care afectează oameni departe de bătrânețe, dar și oameni mijlocii și chiar foarte tineri.
Un accident vascular cerebral este o situație de urgență care necesită ajutor imediat. Se termină adesea cu invaliditate, în multe cazuri chiar cu moartea. Pe lângă blocarea unui vas de sânge de tip ischemic, o hemoragie la nivelul creierului pe fondul hipertensiunii arteriale, cu alte cuvinte, un accident vascular cerebral hemoragic, poate provoca, de asemenea, un atac.
Factori de risc
O serie de factori cresc șansa de a avea un accident vascular cerebral. De exemplu, genele sau vârsta nu sunt întotdeauna de vină, deși după 60 de ani amenințarea crește semnificativ. Cu toate acestea, toată lumea poate face ceva pentru a o preveni.
1. Evitați hipertensiunea arterială
A crescut presiunea arterială este un factor de risc major pentru accident vascular cerebral. Hipertensiunea arterială insidioasă nu prezintă simptome stadiul inițial. Prin urmare, pacienții îl observă târziu. Este important să vă verificați regulat tensiunea arterială și să luați medicamente pentru niveluri ridicate.
2. Renunță la fumat
Nicotina îngustează vasele de sânge și crește tensiunea arterială. Un fumător are de două ori mai multe șanse de a suferi un accident vascular cerebral decât un nefumător. Cu toate acestea, există o veste bună: cei care se lasă de fumat reduc semnificativ acest risc.
3. Cu exces de greutate corporală: slăbi
Obezitatea este un factor important în dezvoltarea infarctului cerebral. Obezii ar trebui să se gândească la un program de slăbire: mănâncă mai puțin și mai bine, adaugă activitate fizică. Persoanele în vârstă ar trebui să discute cu medicul lor despre măsura în care beneficiază de pe urma pierderii în greutate.
4. Menține nivelul colesterolului la normal
Nivelurile crescute de colesterol LDL „rău” duc la depuneri în vasele de plăci și embolism. Care ar trebui să fie valorile? Fiecare ar trebui să afle individual cu un medic. Deoarece limitele depind, de exemplu, de prezența bolilor concomitente. În plus, valorile ridicate ale colesterolului HDL „bun” sunt considerate pozitive. imagine sănătoasă viata, mai ales dieta echilibratași altele exercițiu poate afecta pozitiv nivelul colesterolului.
5. Mănâncă mâncare sănătoasă
Utilă pentru vasele de sânge este o dietă cunoscută în mod obișnuit ca „mediteraneeană”. Adică multe fructe și legume, nuci, ulei de măsline în loc de ulei de gătit, mai puțin cârnați și carne și mult pește. Vești bune pentru gurmanzi: vă puteți permite să vă abateți de la reguli pentru o zi. Este important să mănânci corect în general.
6. Consum moderat de alcool
Consumul excesiv de alcool crește moartea celulelor cerebrale afectate de accident vascular cerebral, ceea ce este inacceptabil. Nu este necesară abstinența completă. Un pahar de vin roșu pe zi este chiar util.
7. Mișcă-te activ
Mișcarea este uneori cel mai bun lucru pe care îl poți face pentru sănătatea ta pentru a pierde în greutate, a normaliza tensiunea arterială și a menține elasticitatea vaselor de sânge. Ideal pentru acest exercițiu de anduranță, cum ar fi înotul sau mersul rapid. Durata și intensitatea depind de personal antrenament fizic. Notă importantă R: Neantrenați peste 35 de ani ar trebui să fie examinat inițial de un medic înainte de a începe să facă sport.
8. Ascultă ritmul inimii
O serie de afecțiuni cardiace contribuie la probabilitatea unui accident vascular cerebral. Acestea includ fibrilația atrială, malformații congenitale și alte tulburări de ritm. Posibilele semne precoce ale problemelor cardiace nu trebuie ignorate sub nicio formă.
9. Controlează-ți glicemia
Persoanele cu diabet zaharat au de două ori mai multe șanse de a avea un infarct cerebral decât restul populației. Motivul este că nivelurile crescute de glucoză pot deteriora vasele de sânge și pot favoriza acumularea plăcii. În plus, pacienții diabetici au adesea alți factori de risc pentru accident vascular cerebral, cum ar fi hipertensiunea arterială sau lipidele din sânge prea mari. Prin urmare, pacienții cu diabet ar trebui să aibă grijă de reglarea nivelului de zahăr.
10. Evitați stresul
Uneori, stresul nu are nimic în neregulă, poate chiar motiva. Cu toate acestea, stresul prelungit poate crește tensiunea arterială și susceptibilitatea la boli. Poate provoca indirect un accident vascular cerebral. Nu există panaceu pentru stresul cronic. Gândește-te la ceea ce este mai bine pentru psihicul tău: sport, un hobby interesant sau poate exerciții de relaxare.
Îndepărtarea spasticității după un accident vascular cerebral sa dovedit extrem de dificilă. Ideea este contradicția. Ne-am încăpățânat restabilit puterea și rezistența. Am făcut-o cu exerciții speciale din încărcătură mare si multe repetari.
Pentru tratamentul spasticității, aceasta este o piedică și un rău. La eliminarea spasticității, este nevoie de un masaj de relaxare și de mișcări ușoare în exerciții. Pentru a continua recuperarea după un accident vascular cerebral, este necesar să se desfășoare cursuri care se exclud reciproc. Dar am venit cu o soluție simplă. Faceți două grupuri de exerciții.
Primul: pentru a reda forța și rezistența. Al doilea pentru a trata spasticitatea, a restabili echilibrul și coordonarea. Decizia s-a dovedit a fi foarte corectă. Adevărat, nu am ajuns imediat și de ceva timp am făcut exerciții pentru a ameliora spasticitatea, împreună cu exerciții pentru forță și rezistență. În timp, au observat că spasticitatea crește în urma exercițiilor active.
Ce este spasticitatea
Spasticitatea apare în rigiditate. Este imposibil să faci o mișcare rapidă sau bruscă. În permanență tensionat mușchii blochează libertatea. Simțind că ești un Terminator foarte ruginit))).
Stresul duce la oboseală.
Recuperarea accidentului vascular cerebral poate fi blocată eficient de spasticitate. Este dificil să restabiliți abilitățile atunci când membrele par a fi legate cu benzi elastice și sunt întotdeauna într-o poziție tensionată, nenaturală. Pentru a ameliora spasticitatea după un accident vascular cerebral, folosim exerciții elementare. Principalul lucru este să le faci ușor, fără stres.
Spasticitatea musculară este o contracție involuntară, convulsii sau spasm din cauza unei încălcări a conducerii impulsurilor nervoase după o leziune a măduvei spinării și a creierului.
Cel mai adesea această afecțiune se manifestă noaptea, dar poate complica semnificativ viața și ziua.
Mecanismul de formare a spasticității
Principalul motiv pentru formarea convulsiilor, experții îl numesc dezechilibrul efectului inhibitor al elementelor motorii ale cortexului cerebral asupra celulelor din structura măduvei spinării.
Rezultatul logic este dezinhibarea reflexului tonic - spasticitatea musculară se formează în membrele rănite ale unei persoane.
Într-o stare normală, o persoană nu trebuie să se gândească la succesiunea fenomenelor produse în mușchi: care dintre ele trebuie mai întâi reduse, apoi relaxate - creierul nostru a adus o astfel de activitate la automatism.
După un accident vascular cerebral sau o leziune, are loc moartea elementelor celulare responsabile de impulsuri inhibitorii speciale în neuronii motori ai creierului și măduvei spinării. Arc reflex: membru - măduva spinării - creier încetează să mai fie sistem unificat- există o lipsă de coordonare.
Spasmele nu se formează imediat - de săptămâni, și chiar luni. Conduce la modificări secundare semnificative ale mușchilor și articulațiilor - crește impactul negativ al parezei asupra sistemului motor.
Severitatea spasticității membrelor
Primele semne ale începutului formării spasticității musculare sunt observate în prima zi după accidentare și, ulterior, tind să crească.
Gradul de severitate se poate modifica sub influența adversă a factorilor negativi, de exemplu:
- cu o schimbare a dispoziției emoționale - o persoană are tendința la stări depresive;
- când condițiile meteorologice se schimbă - fluctuații ale parametrilor de temperatură sau de lumină;
- cu suprasolicitare fizică excesivă cauzată de activitatea fizică precoce a victimei, contrar recomandărilor medicului.
Cu o creștere a intensității sarcinii pe fibre musculare la nivelul membrelor, există o dificultate în activitatea lor motrică, există simptome de durere la ele, de severitate variabilă.
În funcție de severitatea spasticității, se disting următoarele forme:

Spasticitatea picioarelor într-o formă ușoară se manifestă prin oboseală rapidă a mușchilor picioarelor, o senzație de „mușchi înfundați”, de la activitate fizica, în timp ce mersul devine mai ușor pe călcâi, apoi devine dificil să tragi degetele de la picioare spre tine și să-l îndrepti la genunchi.
Într-o formă severă de spasm: unul sau două picioare sunt fixate într-un genunchi îndoit sau articulațiile șoldului iar piciorul se întoarce spre interior sau spre exterior. La mers fără încălțăminte specială sau pot apărea deformări sau contracturi. 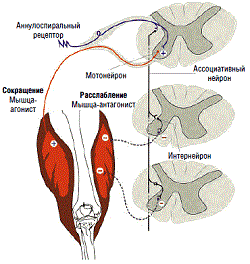
Manifestarea spasticității mâinii într-o formă ușoară: extensia este dificilă
degetele și îndreptarea brațului în articulația cotului, semnul unei forme severe este îndoit la cot și articulațiile umărului, în timp ce mâna este strânsă într-un pumn.
Dacă spasticitatea este prezentă mult timp fără tratament, se dezvoltă contractura, adică articulația nu este fixată într-o stare fiziologică pentru organism.
În viitor, spasmul va avea doar un impact negativ asupra desfășurării activităților de recuperare. Pe lângă membre, va înrăutăți recuperarea coloanei vertebrale: o creștere a tonusului muscular provoacă dureri de spate - simptome de sciatică vertebrogenă.
Experții notează: decât înainte a fost început un tratament adecvat cu medicamente moderne și, de asemenea, cu cât severitatea spasticității este mai mică, cu atât prognosticul măsurilor de reabilitare este mai bun.
Chiar dacă simptomele sunt semnificativ pronunțate și tratamentul convulsiilor din anumite motive a început într-o perioadă ulterioară - o scădere a spasticității se îmbunătățește semnificativ bunăstarea generală.
Cum să tratați spasticitatea cu diferite metode
Cea mai importantă cerință pentru tratament este lipsa maximă de durere posibilă, deoarece durerea este înmulțită de spasticitate.
Un punct important este, de asemenea, controlul asupra activității organelor pelvine - prevenirea manifestărilor inflamatorii în acestea, precum și punerea în aplicare în timp util a măsurilor de prevenire a apariției contracturilor și.
 Un complex de tratament modern pentru a scăpa de spasticitate:
Un complex de tratament modern pentru a scăpa de spasticitate:
- tactici de droguri (mydocalm, baclofen);
- metode;
- orteze;
- corectie chirurgicala.
Complexul de tratament este selectat numai individual, direct proporțional cu localizarea focarului și severitatea spasticității. Este necesar să se țină cont de capacitățile tehnice ale instituției medicale.
Spasticitatea după un accident vascular cerebral sau o leziune cerebrală necesită în mod necesar medicamente. Tratamentul trebuie efectuat în etape creștere graduală doza terapeutică de medicament, eventual prin înlocuirea medicamentului.
 În prezent, există două subgrupuri solicitate:
În prezent, există două subgrupuri solicitate:
- Medicamente cu un mecanism central de acțiune asupra focalizării negative - inhibarea reflexului.
- Medicamente periferice - reduc semnificativ reflexul de întindere la nivelul elementelor măduvei spinării: relaxante musculare.
Ca și alte subgrupe de medicamente chiar și cele mai moderne, cele de mai sus au propriile lor contraindicații, așa că doar un neurolog cu înaltă calificare ar trebui să se ocupe de numirea lor.
Orteze și ipsos
Tratamentul spasticității prin așezarea prelungită a membrelor unei persoane, într-o poziție în care mușchii sunt întinși optim, iar activitatea reflexului tonic este redusă, se numește orteze de către specialiști. Ajută la reducerea hipertonicității la nivelul membrelor - simptomele patologice pot fi reduse de mai multe ori.
Cu spasticitate severă, chiar și impunerea unei atele sau atelei speciale de ipsos este recomandată pentru a preveni dezvoltarea contracturii. Este anvelopa care fixează membrul în cea mai acceptabilă poziție - în care fibrele musculare sunt situate în poziție întinsă.
Tratamentul cu orteze se efectuează de la una la două ore, direct proporțional cu senzațiile unei persoane - cu durere crescută, procedura este finalizată.
Fizioterapie pentru rigiditatea musculară
- utilizarea locală a frigului - ajută la reducerea reflexelor excesive și la maximizarea amplitudinii de mișcare, îmbunătățirea activității musculare;
- utilizarea locală a căldurii - contribuie perfect la o scădere temporară a tonusului. efectuat cu ajutorul aplicațiilor de ozocerită sau parafină, cursul este de cel puțin douăzeci de proceduri;
- terminațiile nervoase - o tehnică excelentă care vă permite să obțineți un răspuns maxim în zonele afectate, durata cursului de tratament este prescrisă de un specialist.
dezvoltarea terapiei cu exerciții fizice
 Tratamentul cu ajutorul exercițiilor care vizează relaxarea optimă a fibrelor din mușchi este o tehnică de reabilitare de lungă durată, bine consacrată, pentru tratamentul spasticității.
Tratamentul cu ajutorul exercițiilor care vizează relaxarea optimă a fibrelor din mușchi este o tehnică de reabilitare de lungă durată, bine consacrată, pentru tratamentul spasticității.
Întinderea terapeutică dozată permite timp de câteva ore să le scadă tonusul, pentru a maximiza gama de mișcare a membrelor afectate.
Kinetoterapeutul știe că o scădere a tonusului va fi observată doar pentru o anumită perioadă de timp și, prin urmare, trebuie utilizată eficient pentru alte exerciții complexe care au fost dificile din cauza spasticității.
Intervenția chirurgicală este determinată de un specialist în funcție de indicații strict individuale, atunci când metodele conservatoare s-au epuizat deja și nu există o dinamică pozitivă pronunțată.
Îndepărtarea spasticității este o sarcină importantă. Ea intervine foarte mult Viata de zi cu zi, ia puterea si restrânge miscarea. Acest lucru face dificilă restabilirea abilităților și rezistenței pierdute. Pentru a realiza pe deplin recuperarea după un accident vascular cerebral, este necesar să se vindece spasticitatea. Facem acest lucru în paralel cu alte sarcini.
Cu o abordare integrată și începerea măsurilor terapeutice în cel mai timpuriu stadiu posibil, tratamentul medicamentos - normalizarea tonusului muscular contribuie la accelerarea maximă a recuperării pacientului.
În tratament, metode precum miostimularea, Botoxul, desigur, s-au arătat bine. fizioterapie, medicamente (mydocalm, baclofen) și intervenții chirurgicale de economisire.
Ce este, cauzele spasticității, prevenire și tratament actualizat: 21 noiembrie 2017 de: autor
